Die häufigsten Irrtümer über Akne
* Gegen Akne kann man nichts tun.
* Akne ist keine Krankheit.
* Akne kommt vom Essen. —- Vielleicht aber doch? Weiter unten erfahren Sie mehr dazu.
* Wer Akne hat, ist unsauber und pflegt sich nicht.
* Akne hat etwas mit Sex zu tun.
* Mit Akne muss man sich abfinden.
* Akne geht von selbst weg. – Das stimmt zwar in den allermeisten Fällen. Oft hinterlässt Akne aber auch Narben. Und das muss nicht sein.
Formen der Akne
* Acne comedonica: Mitesser
* Acne papulosa: Knötchen
* Acne pustulosa: Pusteln
* Acne conglobata: fuchsbauartige Gänge unter der Haut
* Acne androgenetica: hormonbedingte Akne bei Frauen
* Sonderformen: Säuglingsakne, Ölakne, Steroidakne, Chlorakne, Kosmetikakne,
* Medikamentenakne
Bei allen Formen der Akne spielt der Mitesser eine entscheidende Rolle: Der in den Talgdrüsen vermehrt produzierte Talg kann nicht abfließen und staut sich unter der Haut. Knötchen, Entzündungen, Pusteln oder sogar fuchsbauartige Gänge sind das Ergebnis. Im Talg siedelt sich das Propionibacterium acnes an und fördert die Entzündung.
Behandlungsstrategien
* Talg abfließen lassen: Mitesser entfernen; Benzoylperoxid, Vitamin-A-Säure äußerlich
* Propionibacterium und Entzündungen bekämpfen: Azelainsäure, Adapalen, Antibiotika, Zink
* Bei Frauen ggf. Pille mit antiandrogener Wirkung
* Vitamin-A-Säure innerlich bei schweren Akneformen
Was unterstützt die Akne-Therapie?
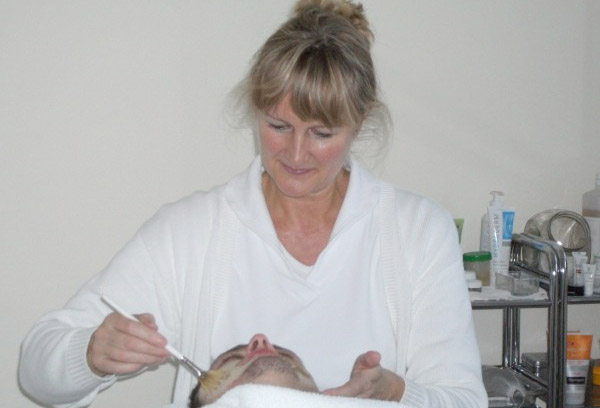
* Medizinische Kosmetik. Die Kosmetikerin öffnet fachgerecht die Mitesser und Pusteln. So kann der Talg besser abfließen.
* Peeling. Mechanisch mit Sand, enzymatisch als Fermentschälung, chemisch mit konzentrierten Fruchtsäuren oder Trichloressigsäure
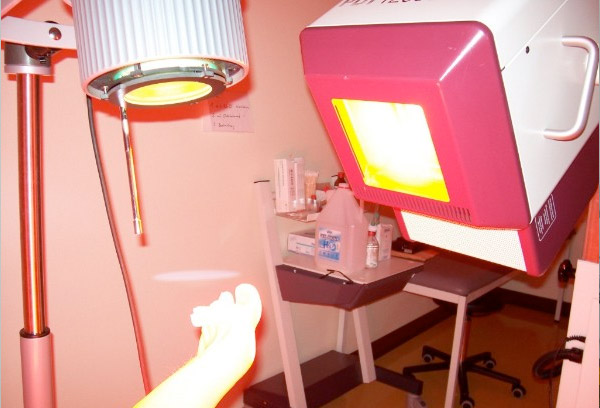
* Licht. Das Propionibacterium acnes übersteht sichtbares Licht nicht. Also wirkt sich der Aufenthalt an der frischen Luft immer günstig aus. Tagsüber!
* UV-Licht. Insbesondere das UVA1-Licht (Kaltlicht) hat eine stark entzündungshemmende Wirkung.
Nützliche Empfehlungen
* Verwenden Sie zur Reinigung Ihrer Haut ein spezielles Reinigungspräparat für Akne-Haut. Genauso gut funktioniert es allerdings auch mit lauwarmem Wasser. Zum Abtrocknen benutzen Sie ein hartes Handtuch, mit dem Sie die Haut abrubbeln. Nehmen Sie ein kleines Gästetuch und geben Sie dieses nach Benutzung in die Wäsche.
* Auch wenn es schwer fällt: Pulen Sie nicht an Mitessern und Pickeln selbst herum. Überlassen Sie das lieber der Kosmetikerin. Die Kosmetikerin berät Sie auch über für Sie geeignetes Make up.
* Benutzen Sie nur die Präparate, die Ihnen Ihr Hautarzt verschrieben oder empfohlen hat. Sowohl die Nachtcreme Ihrer Mutter als auch die Babycreme Ihrer kleinen Schwester sind für Sie nicht geeignet.
* Schlafen Sie ausreichend.
* Ernähren Sie sich vernünftig. Neuerdings wird empfohlen, auf Kuhmilch und Milchprodukte (Kleingedrucktes auf den Verpackungen lesen!) ganz zu verzichten oder zumindest nur wenig davon zu essen. Auch auf Kohlenhydrate mit hohem glykämischem Index (Listen finden sie im Internet) sollten Sie weitestgehend verzichten.
* Gehen Sie raus. Licht und frische Luft mögen die Propionibakterien nicht.
Sonne und Solarium
Natürliches und künstliches UV-Licht können antibakteriell und antientzündlich wirken. Entscheidend ist die Dosis, die wiederum individuell von Ihrem Hauttyp abhängig ist. Achten Sie darauf, dass Sie keinen Sonnenbrand bekommen.
Fragen Sie bitte Ihren Hautarzt.
Beispielsweise darf man während der Therapie mit Vitamin-A-Säure nicht ins Solarium.
Sonnen- und Lichtschutzmittel
Wenn überhaupt, dann verwenden Sie nur Sonnenschutzmittel mit dem Aufdruck „nicht komedogen“. Im Solarium sollten Sie auf solche Mittel ganz verzichten. Reduzieren Sie hier lieber die Dosis, also die Besonnungszeit.